Co vás čeká při léčbě trombocytopenie?
Krevní destičky neboli trombocyty jsou jednou ze složek naší krve a jsou zodpovědné za její srážlivost, takže za normálních okolností se každá rána časem uzavře. Pokud má organizmus trombocytů v krvi málo, nastávají problémy.
Tato porucha může vzniknout například po krevní transfúzi nebo po použití mimotělního oběhu, kdy dochází ke zvýšené ztrátě trombocytů z krevního oběhu. Jiný mechanizmus vzniku nastává po infekčním onemocnění, při nádorovém procesu v těle, po ozařování nebo následkem metabolické poruchy, ale také při užívání některých léků.
Vrozená trombocytopenie je vzácná
Trombocytopenie se objevuje i při určitých chorobách, jako jsou např. imunitní onemocnění, leukemie nebo poruchy kostní dřeně, ale vyskytuje se také jako samostatná nemoc – primární trombocytopenie. A to jak v akutní (ta někdy sama odezní, zejména u dětí), tak i v chronické formě.
K tomu je nutné pochopit, jak probíhá krvetvorba.

Trombocytopenie je nedostatek krevních destiček, tedy jejich počet pod dolní hranicí normy. Vede k němu buď snížená tvorba trombocytů v kostní dřeni, nebo jejich předčasný zánik. Nejčastěji ji člověk získá v průběhu života, ať už z jakýchkoliv příčin (viz výše). Získaná neboli sekundární trombocytopenie tedy může být projevem jiných onemocnění. Vzácněji se objevuje trombocytopenie vrozená.
Vliv vlastních protilátek
Nejčastější však bývá ITP, tedy idiopatická trombocytopenická purpura, kterou způsobují protilátky proti trombocytům, produkované vlastním tělem.
Každopádně kritickou hranicí počtu krevních destiček je 10 × 10⁹/l. Hranici určí laboratorní vyšetření, k němuž bývá pacient odeslán při podezřelých projevech.
Těmi prvními, a v zásadě banálními, jsou malé červenofialové tečky na pokožce, nejčastěji na nohou. Ty mohou pacienta upozornit na problém nejdříve. Později se objevují i větší, bez vnější příčiny vzniklé modřiny. Varovným signálem je rovněž krvácení z dásní a u žen dlouhé a silné menstruační krvácení.
K dalším projevům může patřit krvácení, neadekvátní traumatu, jako třeba po píchnutí jehlou či po vytržení zubu. Někdy dochází ke spontánnímu krvácení, například z nosu. Nebezpečné je krvácení do vnitřních orgánů, jako třeba u žaludečního a dvanácterníkového vředového onemocnění. Nejhorší variantou je krácení do sítnice a do mozku, kdy jde o život. Toto riziko stoupá zejména u pacientů starších 60 let.
Kdy je nutné se začít léčit?
Jakmile dojde k prokázanému snížení počtu krevních destiček pod 30 × 10⁹/l, je vždy nutné zahájit léčbu. K ní se přistupuje i u pacientů s vyšším počtem trombocytů, pokud je přítomno významné krvácení, nebo jim hrozí. Je však předem nutné vyloučit veškeré jiné příčiny, a teprve touto vylučovací metodou je možné stanovit diagnózu ITP.
Terapie probíhá v několika liniích. V první se nasazují kortikosteroidy, v určitých případech také vysokodávkované nitrožilní imunoglobuliny, samostatně nebo v kombinaci. Jen někdy se používá transfuze, i když dříve šlo o standardní řešení.
Další možnosti léčby
Druhá linie léčby spočívá v podávání cytostatik, imunosupresiv – tedy léků potlačujících imunitu – ale i imunomodulačních přípravků, které imunitní systém naopak podporují.
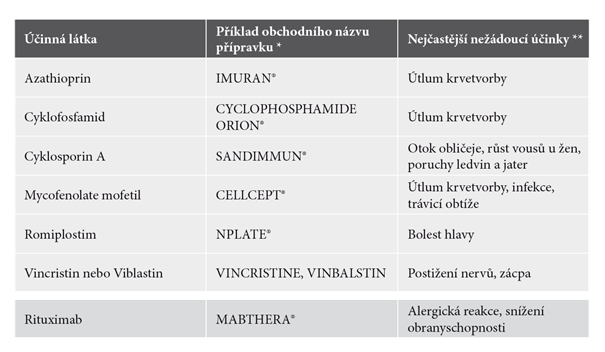
Ve druhé linii se také stále používá chirurgické řešení, jímž je odstranění sleziny (splenektomie), pokud léčba první linie nebyla dostatečně účinná. Na rozdíl od minulosti se však s tímto výkonem vyčkává až do doby, kdy je jasné, že nemoc nelze dostat pod kontrolu jinými způsoby.
Někdy léčbou nelze dosáhnout zcela normálního počtu krevních destiček (150 × 10⁹/l až 300 × 10⁹/l), ale ani to není nutné. Cílem je zvýšení množství trombocytů na bezpečnou úroveň, která zabrání nebezpečí krvácení.
19. 2. 2019